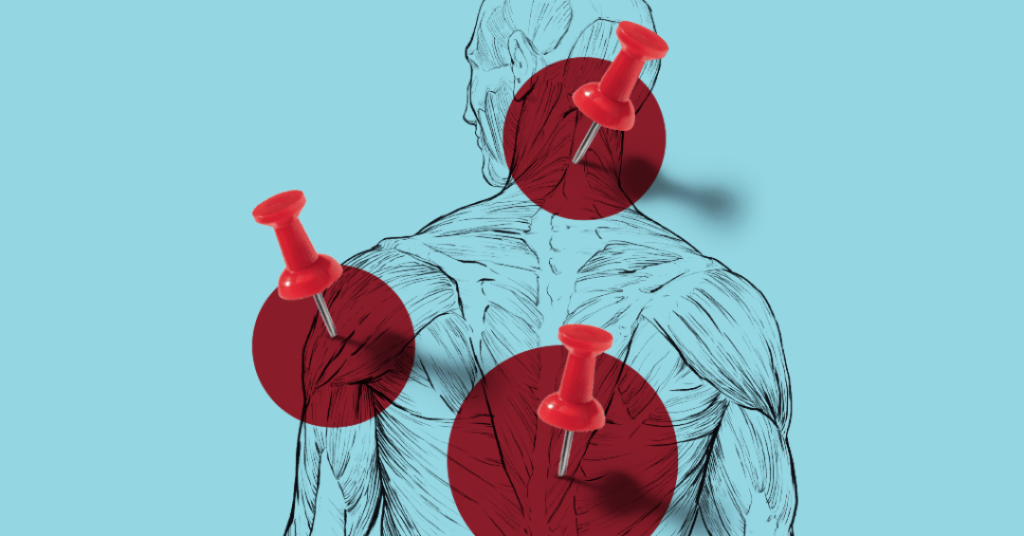
Ao menos 40 milhões de brasileiros percorrem uma longa e incômoda estrada que parece não ter fim e sugar toda sua energia. É a jornada de quem vive com dor crônica, situação marcada por um desconforto físico que persiste por mais de três meses.
Eis a transformação de uma resposta natural do organismo em uma doença em si. Os infortúnios se manifestam na forma de pontadas, choques, aperto, tensão, formigamento e outras sensações desagradáveis, quando não indescritíveis. Podem apoderar-se da coluna, do pescoço, da cabeça, dos joelhos… E arruinar a disposição e o bem-estar de 1,5 bilhão de cidadãos pelo mundo.
Nesta reportagem, você vai ler sobre:
- O mapa da dor
- Por que sentimos dor?
- Como a dor se torna crônica?
- Precisamos falar sobre dor
- Capacitação médica para tratar dor
- Quem tem acesso ao tratamento da dor?
- Sabendo diferenciar as dores
- Os 3 tipos de dor
- Opioides são vilões?
- Como lidar com as dores pelo corpo?
- Implantes podem ser uma opção
- 11 formas de controlar a dor
O mapa da dor
Nos últimos dez anos, os impactos negativos na vida de quem convive com dores cresceram 25%. O dado vem da Haleon Pain Index, levantamento internacional realizado por uma das maiores produtoras de analgésicos do planeta.
Ao todo, mais de 18 mil pessoas responderam a um questionário e relataram como a dor afeta sua rotina, seu emocional e o contato social. No geral, aqueles que vivem em países desenvolvidos tiveram um índice de prejuízos menor, por terem acesso a melhores estratégias de controle. Já as nações em desenvolvimento, como a nossa, registraram taxas maiores de problemas.
Os britânicos tiveram a melhor marca, enquanto a população da Arábia Saudita é a que mais sofre. O Brasil ficou na média, com 5,86. O que significa que, para muitos de nós, é uma barra encarar as dores e suas consequências.
Não é à toa que, neste ano, a Associação Internacional para o Estudo da Dor (IASP, na sigla em inglês) irá se dedicar ao incentivo da pesquisa e da educação em dor em países de média e baixa renda.
“Segundo o próprio Ministério da Saúde, até 40% dos brasileiros com 50 anos ou mais têm alguma dor crônica, mas poucos recebem o tratamento adequado”, afirma o anestesiologista Carlos Marcelo de Barros, presidente da Sociedade Brasileira de Estudos da Dor (SBED). “É preciso formar profissionais de saúde, médicos e não médicos, que saibam orientar a população e agir para diminuir essa aflição.”
Felizmente, a ciência está a todo vapor descobrindo novas vias de alívio da dor. Analgésicos modernos e outras classes medicamentosas têm sido usados com maior eficácia, bem como tecnologias que ajudam a modular como nosso cérebro reconhece o estímulo doloroso. São novas rotas de fuga para sair de um labirinto cruel.
Newsletter
Receba, toda semana, as reportagens de Veja Saúde que mais deram o que falar. Inscreva-se aqui para receber a nossa newsletter
Cadastro efetuado com sucesso!
Você receberá nossas newsletters em breve.
Clique aqui para entrar em nosso canal no WhatsApp
Por que sentimos dor?
Ninguém gosta da sensação de bater o dedinho do pé na quina de um móvel, muito menos enfrentar uma cirurgia sem anestesia.
Mas, por mais chata que a dor seja, ela é necessária. “É um sinal de alerta que o nosso corpo dá quando algo não vai bem, e é preciso dar atenção a isso”, afirma o reumatologista Rafael Navarrete Fernandez, coordenador da Comissão de Dor da Sociedade Brasileira de Reumatologia (SBR).
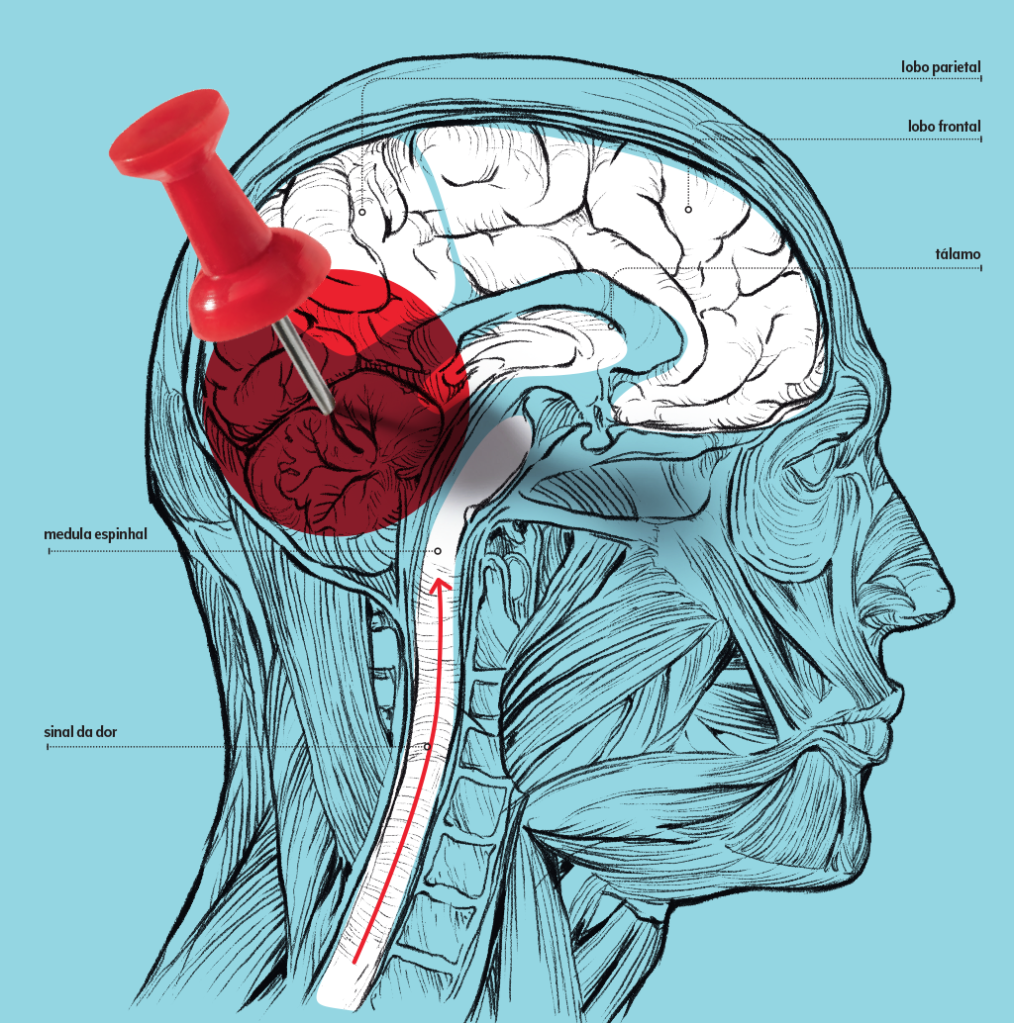
Esse alarme é disparado graças a um sistema de nervos e neurotransmissores espalhados por todo o corpo. São estruturas conhecidas como nociceptores que vão perceber se nós sofremos alguma lesão, fomos expostos a temperaturas extremas ou a substâncias nocivas.
Os alertas são transformados em sinais nervosos e percorrem a medula espinhal até chegar ao cérebro. Uma das primeiras estações com as quais esses impulsos vão topar na nossa cabeça é o tálamo, que analisa e repassa o recado para o restante da massa cinzenta.
É nos lobos cerebrais que a dor é processada, principalmente no parietal, especializado em lidar com a informação sensorial, e no pré-frontal, que orienta a resposta da dor. Além deles, muitas regiões trabalham na identificação e regulação da dor.
O sistema límbico, por exemplo, também está no trânsito. É ele que gere as emoções, a memória e o comportamento — e isso tem tudo a ver com como lidamos com desconfortos.
+ Leia também: Descubra os 6 pilares essenciais para aliviar a dor de forma eficaz
Como a dor se torna crônica?
Uma coisa é sentir uma dor que, em poucos dias ou semanas, vai passar; outra é viver com ela no longo prazo. O que acontece no caso da dor crônica é que a aflição já foi percebida e processada tantas vezes que o sistema fica hipersensibilizado e começa a identificar estímulos inofensivos como grandes ameaças, disparando mais sinais de dor.
É o chamado processo de sensibilização central, crítico para entender a perpetuação da dor. Diante de certos gatilhos, como inflamações e lesões, a hipersensibilidade torna o incômodo cada vez mais intenso e frequente. É um círculo vicioso complexo, mas possível de ser quebrado, na maioria dos casos, com mudanças de hábitos e medicações.
Se você se encontra nessa situação, é importante ser acompanhado por um profissional especializado no manejo da dor e saber que os resultados dessa jornada podem não ser lineares. Há recaídas, efeitos adversos de novos tratamentos e mudanças e evoluções entre as doenças que perpetuam a dor — de uma artrose a enxaqueca.
A despeito do tipo, é preciso ter uma rede de apoio para enfrentar os impactos que o sofrimento físico traz para a rotina, inclusive para a saúde mental e social.
De acordo com o levantamento da Haleon, a cada dez pessoas, sete relatam ter sua mobilidade reduzida pela dor e seis têm dificuldade para dormir.
“O sedentarismo e a baixa qualidade do sono não são apenas consequências da dor. São dois dos principais perpetuadores dela”, diz a médica especialista em dor Amélie Falconi, professora da pós-graduação do Hospital Israelita Albert Einstein e autora do livro Existe Vida Além da Dor (Editora Gente – clique aqui para comprar).
“É uma condição que afeta muito a produtividade no trabalho, levando ao absenteísmo [faltas ao emprego] e ao presenteísmo [quando o empregado não falta, mas tem baixo engajamento e produtividade].”
+ Leia também: Sedentarismo invisível é perigoso: será que você se enquadra nele?
Precisamos falar sobre dor
Por incrível que pareça, falar sobre dor ainda é um tabu, visto por parte da sociedade como sinônimo de fraqueza. Mas a humanidade tem registrado suas queixas desde os primórdios das grandes civilizações.
Em 1550 a.C, papiros do Egito antigo já relatavam casos de pessoas que viviam com dores de cabeça severas e alterações visuais — os mais antigos casos documentados de enxaqueca. A arte também é um instrumento para representar o sofrimento e uma ferramenta para se colocar no lugar do outro.
A mexicana Frida Kahlo eternizou em pinturas como A Coluna Quebrada (1944) e Sem Esperança (1945) as dores que lhe perturbaram o espírito desde a juventude, quando contraiu poliomielite e sofreu um acidente de trânsito que lhe causou problemas na coluna e nos membros.
“Comunicar a dor é o primeiro passo para encontrar alívio para o sofrimento físico, psicológico e social da condição”, aconselha Mariana Schamas, cinesiologista formada pela Universidade Estadual da Califórnia, nos Estados Unidos, e membro da SBED — cinesiologia é a área da ciência que estuda os movimentos do corpo.
Registrar a evolução dos sintomas e ter uma rede de apoio também são medidas que fazem parte do enfrentamento do problema.
+ Leia também: Português ou mediquês? A língua que a gente fala e o cuidado com a saúde
Capacitação médica para tratar dor
Apesar de ser uma experiência pela qual todos já passaram, a reação à dor é bastante particular — e pode assumir diversas formas. Testes e escalas ajudam os pacientes a dar uma noção melhor aos médicos sobre como ela impacta seu dia a dia. Mas os doutores estão dando ouvidos? Eles estão capacitados para solucionar esses casos em que a dor não é apenas mais um sintoma, mas uma doença por si só?
“Me formei em medicina em 1967 sem ter nenhuma aula sobre dor”, confessa o oncologista Drauzio Varella, ícone da comunicação em saúde no país. Para o médico, mesmo que o profissional não tenha uma formação aprofundada no manejo da dor, o básico deve imperar na consulta: empatia.
E, para o diagnóstico de dores crônicas — um mal um tanto quanto invisível —, uma boa anamnese faz toda a diferença. Ou seja, traçar o histórico do paciente e conduzir uma avaliação física atenta é o mínimo.
“A medicina se faz com as mãos: se você não toca o paciente, não está praticando a medicina como deveria”, diz Varella. Essa é a impressão de muitos pacientes que, com razão, saem dos atendimentos sem se sentirem ouvidos ou com soluções pouco eficazes para suas queixas.
O neurocirurgião Manoel Jacobsen tem trabalhado há décadas para mudar esse cenário. Formado em medicina pela USP em 1972, pouco depois de Varella, ajudou a fundar, na mesma instituição, a primeira liga de estudos da dor no país, que até hoje capacita médicos a tratarem dores crônicas e agudas.
“Quando comecei a trabalhar nessa área, quase não tínhamos opções de tratamento para ajudar as pessoas a lidar com dores persistentes. Hoje as alternativas são muitas, e é preciso estar preparado para indicar o melhor tratamento para cada caso”, explica Jacobsen, que coordena o curso de especialização interdisciplinar no HCX, braço educacional da entidade pública que oferece formação paga.
+ Leia também: Muitos médicos formados, poucos treinados para atender emergências
Quem tem acesso ao tratamento da dor?
Enquanto a formação de especialistas em dor ainda engatinha no Brasil, a formação dos médicos generalistas segue desfalcada nesse quesito.
O atendimento de dores crônicas, problema que afeta um quinto da população, já deveria ser uma questão encaminhada na assistência primária, mas ainda tem muito a avançar.
Os centros especializados em dor estão sobrecarregados. No Hospital das Clínicas de São Paulo, por exemplo, há uma fila de espera de oito meses para ser atendido. E não é apenas o médico o responsável por cuidar de quem vive com dores constantes.
O tratamento completo pode incluir fisioterapeutas, educadores físicos, nutricionistas, psicólogos e profissionais de enfermagem. Nesse sentido, aqueles que têm menos recursos ficam desassistidos de todo o tratamento que poderiam receber.
Além disso, o manejo da dor também é influenciado por questões de gênero e raça. As mulheres são maioria entre os pacientes com dor crônica.
“Fatores hormonais e sociais, como a sobrecarga da dupla jornada feminina, estão por trás das estatísticas, que mostram que elas chegam a representar até 80% dos pacientes com fibromialgia, doença que causa dores por todo o corpo”, observa Falconi. “Além disso, de duas a três mulheres são afetadas pela enxaqueca para cada homem”, prossegue a médica.
Pessoas negras também estão mais predispostas a desenvolver problemas dolorosos, mas são as que menos têm acesso ao tratamento. “Estudos mostram que as populações pretas e pardas, inclusive, recebem menos anestesia quando precisam, como na hora do parto. É um absurdo”, nota a expert.
Alívio no fim do túnel
Para evitar a reprodução de estigmas, é preciso que a população também esteja ciente de como ela deve procurar ajuda e o que vale ou não como terapia para cada pessoa.
“Educar os cidadãos para enfrentar a dor de maneira eficaz envolve ensiná-los sobre o uso racional dos medicamentos e a importância de nos colocarmos em movimento para combater esse e tantos outros problemas crônicos”, reflete Barros. “Eles são atualmente as principais causas de adoecimento da humanidade”, afirma o presidente da SBED.
A primeira lição é que, por mais prático que seja tentar solucionar o problema com os medicamentos vendidos livremente nas farmácias, essa é uma estratégia que pode trazer mais riscos do que benefícios. Então, pense duas vezes antes de encher a sacola de anti-inflamatórios. Eles devem ser usados por um curto período de tempo e em episódios pontuais. Até porque nem toda dor é igual.
+ Leia também: Racismo aumentaria níveis de inflamação em negros, o que causa doenças
Sabendo diferenciar as dores
Antes de se automedicar, você sabe qual é o seu diagnóstico? E, se já o recebeu, foi orientado sobre a melhor forma de tratar a dor? Medicamentos comuns podem mascarar e atrasar a identificação de condições complexas.
Veja o caso da empresária Marina Goulart, de 43 anos. Ela começou a conviver com dores de cabeça incapacitantes na adolescência e, antes de receber cuidados especializados, tentou de tudo. “Já cheguei a tomar uma cartela inteira de dipirona em um dia sem alívio algum”, lembra a moradora da capital paulista.
Ela foi diagnosticada com enxaqueca, tipo de cefaleia que provoca uma dor pulsátil em apenas um lado da cabeça e pode vir acompanhada de alterações visuais. Uma das formas de avaliar a gravidade de cada paciente é monitorar a intensidade e a frequência das crises. Em um mês, Goulart chegou a viver 17 dias com dores intensas.
Para ela, além dos incômodos físicos, o desafio é também ser compreendida por colegas e até pelos familiares. “As pessoas se incomodam pelo fato de que você está passando mal ‘mais uma vez’. Mas não é uma escolha, há situações de difícil controle”, diz a empresária, que também é voluntária da Associação Brasileira de Cefaleia em Salvas e Enxaqueca (Abraces).
Em casa, ela tem o apoio do marido, Otávio Franco, que é paciente de cefaleia em salvas, doença que gera dores excruciantes na região próxima aos olhos e congestão nasal. Os sintomas persistem por algumas semanas e, depois disso, podem ficar meses ou anos sem aparecer. Essa, sim, é uma condição dolorosa que afeta, em sua maioria, homens.
No caso da enxaqueca, o que tem funcionado para Goulart são os anticorpos monoclonais. “São medicamentos que bloqueiam a ação de uma substância chamada peptídeo relacionado ao gene da calcitonina (CGRP), que está ligada ao desencadeamento das crises”, explica o neurologista Mario Peres, presidente da Abraces.
A empresária relata que, desde que iniciou o tratamento mais moderno, passou a ter no máximo três episódios de enxaqueca de intensidade leve por mês. Não é um tratamento para entrar logo de cara, mas uma opção aos quadros moderados e graves que não responderam a outros fármacos. É um filão que tem atraído pesquisas e lançamentos de laboratórios mundo afora.
No segundo semestre, a farmacêutica israelense Teva deve submeter o anticorpo fremanezumabe à análise da Agência Nacional de Saúde Suplementar (ANS) para inclusão no rol de medicamentos com cobertura dos convênios.

Os 3 tipos de dor
Para fechar o diagnóstico, é preciso identificar a origem da queixa
- Dor nociceptiva: É fruto de danos físicos a estruturas como músculos, articulações e ossos. Nesses casos, os nociceptores são prejudicados por traumas como inflamações e lesões.
- Dor neuropática: O comprometimento das inervações é a causa dessa categoria. As neuropatias podem ter várias origens, como diabetes, herpes, doenças autoimunes e traumatismos.
- Dor nociplástica: Nela, não há nenhuma lesão identificável. Surge de uma alteração sensorial, uma hipersensibilidade à dor. A fibromialgia é o principal exemplo dessa classe.
+ Leia também: Como uma dor se torna crônica?
Opioides são vilões?
Na linha de frente dos remédios com novos mecanismos de ação, foi aprovado nos Estados Unidos um analgésico alternativo a opioides — a classe da morfina — para estancar casos de dor aguda, como após uma cirurgia.
A Vertex, empresa por trás do produto, está realizando estudos para testar seu potencial na dor crônica. Por enquanto, não há previsão de que o medicamento chegue ao Brasil. “Atualmente, nós estamos focados em comercializar a suzetrigina nos Estados Unidos e iremos continuar avaliando oportunidades para expansão no futuro”, afirmou, em nota, a companhia.
A novidade ajuda a reduzir o uso de opioides, cuja dependência se tornou um problema de saúde pública na América do Norte.
“São medicamentos que acabaram ganhando uma conotação negativa porque, ao longo de décadas, foram receitados nos EUA de forma indiscriminada para tratar dores para as quais eles nem deveriam ser indicados”, contextualiza o neurologista Gabriel Kubota, do Centro de Tratamento de Dor do Instituto do Câncer do Estado de São Paulo (Icesp).
Apesar da má fama, são medicações eficazes para domar a dor oncológica, por exemplo. “São drogas recomendadas para o tratamento de dores intensas e podem ser administradas para o controle da dor mista, aquela que tem como origem a lesão de diferentes tipos de tecido no corpo e a alteração da sensibilidade”, detalha Kubota.
Estima-se que três quartos dos pacientes com câncer convivam com dor crônica, contexto em que morfina e outros opioides podem (e devem) ser receitados. Ainda entre as pílulas, anticonvulsivantes e antidepressivos completam a lista de classes mais utilizadas para o tratamento da dor crônica. O último grupo, porém, sofre preconceito.
Há pessoas que rejeitam os medicamentos para depressão pelo estigma que o transtorno carrega. Mesmo assim, são opções para o tratamento da dor neuropática e ajudam a aumentar a produção de neurotransmissores associados ao bem-estar. E, muitas vezes, é a combinação de fármacos que suscita a melhor resposta.
As mudanças de comportamento e a prática de exercícios são tão importantes para o tratamento da dor crônica quanto encontrar a medicação correta para cada tipo de dor. Principalmente quando falamos de dores musculoesqueléticas, que são as mais comuns.
+ Leia também: O que são opioides? Entenda a classe de medicamentos analgésicos
Como lidar com as dores pelo corpo?
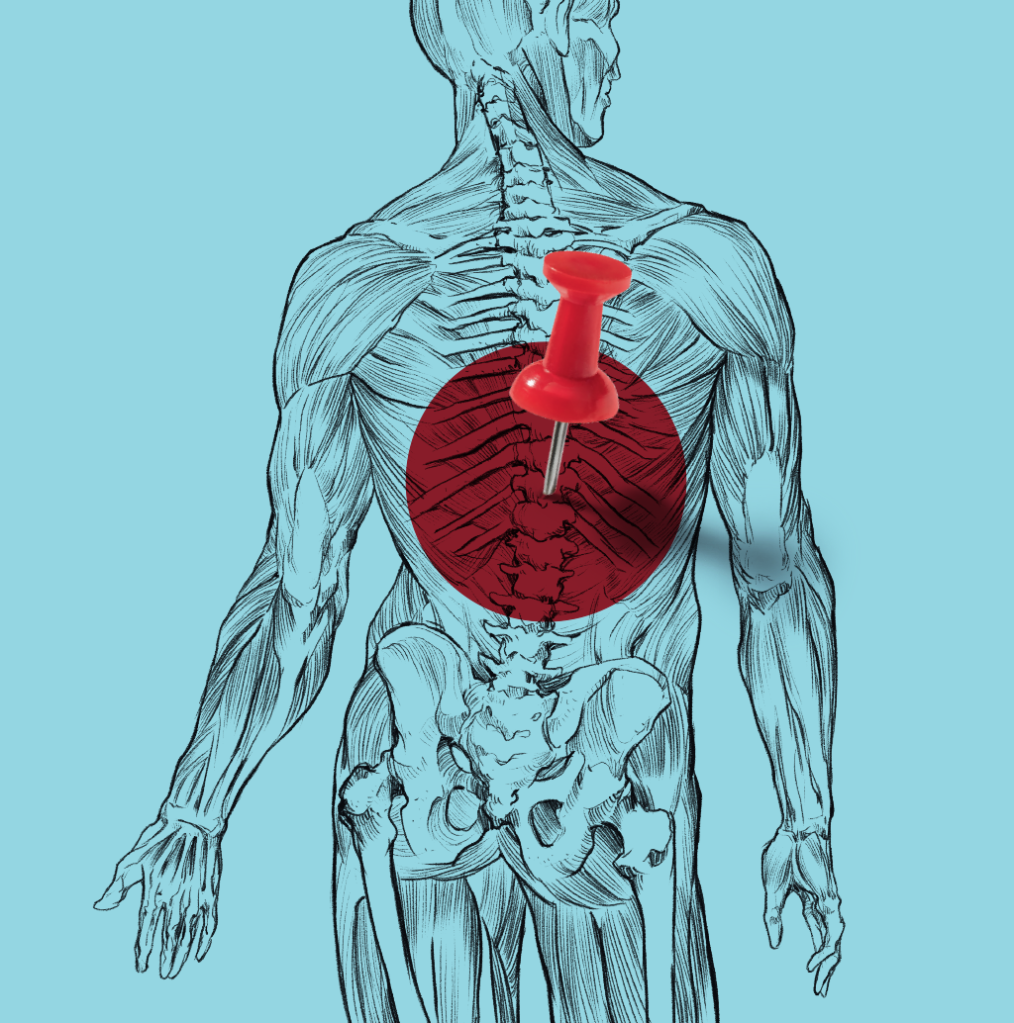
A lombalgia, ou dor lombar, é, inclusive, a segunda principal causa de afastamento no trabalho no Brasil. Em 2023, cerca de 50 mil pessoas receberam auxílio e tiveram a produtividade interrompida por causa do problema.
No mundo todo, a Organização Mundial da Saúde (OMS) estima que mais de 600 milhões de pessoas apresentam dor lombar. E a previsão é que, até a metade do século, ultrapassemos os 800 milhões de casos. Ou seja, uma a cada dez pessoas conviverá com a dor nas costas. Uma autêntica pandemia.
O principal vilão por trás disso é o sedentarismo. “A maioria das pessoas que vivem com dor crônica não se movimenta, porque, de fato, é um desafio quando há tensão e inflamação. Mas a verdade é que elas precisam fazer exercícios orientados por um profissional, porque ficar parado só está piorando o quadro delas”, alerta a fisiatra Lin Tchia Yeng, professora da USP e também coordenadora do curso de especialização em dor do HCX.
Segundo a especialista, é necessário combater crenças catastrofistas, nas quais as pessoas criam um medo de se mexer para não travarem e sentirem mais dor. “O intuito é justamente devolver autonomia e mobilidade aos pacientes. É possível fazer isso com a reabilitação assistida por profissionais capacitados”, ressalta.
Para a comunicadora mineira Lu Ferreira, de 40 anos, a corrida foi um marco no tratamento da espondilite anquilosante, doença autoimune com a qual convive há mais de dez anos. A condição causa inflamação e dor intensa na coluna e em grandes articulações e pode levar à deformação da postura.
“Hoje eu faço questão de treinar ao menos três vezes por semana, porque é uma forma de aliviar a dor e evitar a evolução da doença”, afirma a consultora de moda e comportamento, que compartilha a sua jornada em competições nas redes sociais. “Quero ajudar pessoas que, como eu, enfrentam doenças debilitantes. É possível superar a dor.”
E está cada vez mais fácil encontrar uma forma de colocar os exercícios guiados na agenda — e sem sair de casa. A plataforma brasileira Tato conecta pacientes a 36 mil fisioterapeutas de forma online.
“Ao viabilizarmos o acesso, aumentamos a adesão ao tratamento da dor crônica. E o melhor é que já foi demonstrado por estudos que a telefisioterapia é tão eficaz quanto a fisioterapia feita de forma convencional”, diz o fisioterapeuta Rafael Krasic Alaiti, pesquisador da USP e CEO da Tato.
Movimentar-se, com a devida orientação, é também o mantra da cinesiologista Mariana Schamas, que atua há três décadas na área. “Quando nos exercitamos, estimulamos a neuroplasticidade do cérebro e o reeducamos para que ele deixe de interpretar movimentos como estímulos à dor. Daí vem seu efeito analgésico”, explica.
Schamas conta que o controle da dor crônica deve se basear em seis pilares: movimento, saúde mental, medicação, nutrição, rede de apoio e comunicação. E, nos últimos tempos, a tecnologia dá uma mão nos casos mais difíceis de apaziguar.
+ Leia também: 5 exercícios para fortalecer a lombar e fugir da dor nas costas
Implantes podem ser uma opção
Nos últimos anos, despontaram implantes que, uma vez conectados ao sistema nervoso, mudam a forma como os impulsos dolorosos são captados e interpretados. Recentemente, a Agência Nacional de Vigilância Sanitária (Anvisa) aprovou um sistema de estimulação da medula espinhal para gerir a dor crônica intratável.
Desenvolvido pela Abbott, o dispositivo Eterna reduz a intensidade da dor nas costas e nos membros em até 50%. “É importante destacar que esses tratamentos são indicados a uma minoria e não eliminam a dor por completo, mas ajudam a diminuir bastante o impacto do problema no dia a dia do paciente”, esclarece Barros.
O médico foi o responsável pela equipe que colocou um implante de eletrodos semelhantes em Carolina Arruda, uma jovem de 28 anos que cogitou a eutanásia por não aguentar as dores lancinantes no rosto devido à neuralgia do trigêmeo.
Felizmente, a evolução da medicina tem oferecido saídas a quem já mal esboçava um sorriso no rosto. Para silenciar a dor, contudo, somos convocados a fazer nossa parte. E, como você percebeu nesse trajeto até aqui, agora a ciência dispõe de um mapa que nos ajuda a navegar em busca de alívio.
11 formas de controlar a dor
Movimento é essencial, medicamentos fazem parte do tratamento e casos graves podem exigir cirurgia
- Atividade física: É a principal ferramenta para o controle das dores crônicas. Exercícios permitem que o paciente retome sua rotina e supere o ciclo da dor.
- Terapia manual: Massagens podem trazer alívio para dores musculoesqueléticas. A mobilização de músculos e juntas leva ao relaxamento.
- Psicoterapia: A terapia cognitivo-comportamental ajuda a reprogramar crenças e hábitos relacionados à dor, ajudando a superar crises.
- Acupuntura: As agulhadas podem reduzir a tensão dos músculos e ajudam a liberar endorfinas, hormônios que agem como analgésicos naturais.
- Neuromodulação: Inclui métodos invasivos ou não que modificam o comportamento do sistema nervoso, reduzindo a sensibilidade à dor.
- Estímulo medular: Espécie de neuromodulação que envolve o implante de eletrodos — eles enviam impulsos elétricos para a medula espinhal.
- Anti-inflamatórios: Boa parte pode ser comprada sem receita, mas nem toda dor é resolvida com eles. Indicados para dores de intensidade leve a moderada e causadas por inflamação.
- Opioides: Com forte ação analgésica e sedativa, esses fármacos são utilizados para tratar dores intensas relacionadas a fraturas e cirurgias. É preciso cautela para evitar dependência.
- Anticonvulsivantes: Podem fazer parte do arsenal contra a dor neuropática, já que, ao diminuir a atividade neuronal, eles acabam bloqueando também algumas vias de sinalização da dor.
- Antidepressivos: São medicamentos capazes de minimizar a percepção da dor à medida que estimulam o aumento de neurotransmissores como a serotonina, ligada ao bem-estar.
- Anticorpos monoclonais: Já consolidados no tratamento de doenças autoimunes e câncer, eles também podem controlar dores crônicas como a enxaqueca ao bloquear moléculas cerebrais.
Compartilhe essa matéria via:
Fonte.:Saúde Abril