O Brasil registrou 88 casos confirmados e dois prováveis de mpox entre 1º de janeiro e 24 de fevereiro, segundo os últimos dados do painel de monitoramento do Ministério da Saúde. Com a doença de volta ao noticiário, a memória recente da covid-19 faz muita gente se perguntar se é hora de resgatar as máscaras do fundo da gaveta e se o mundo pode viver uma nova pandemia.
Apesar disso, especialistas destacam que as chances de um surto considerável da doença ainda são baixas. Ainda assim, para sanar dúvidas, confira a seguir como a mpox é transmitida, como se proteger e de que forma identificar sintomas.
As pessoas devem aderir ao uso de máscaras contra mpox?
O infectologista Álvaro Furtado Costa, consultor da Sociedade Brasileira de Infectologia (SBI) e pesquisador especialista no vírus, explicou o assunto em entrevista à VEJA SAÚDE. Para a população em geral, que não está em contato direto com pessoas infectadas — como o caso de profissionais de saúde ou pessoas que moram na mesma casa que alguém adoecido —, não é necessário.
Isso porque, embora a chance de transmissão da mpox por via respiratória exista, ela é baixa. Além disso, para que esse tipo de contaminação possa ocorrer, geralmente é preciso ter contato próximo e prolongado com gotículas e outras secreções respiratórias. Por isso, esse risco é maior para profissionais de saúde, familiares e parceiros íntimos.
“A transmissão é muito mais eficiente pelo contato pele a pele, especialmente durante a atividade sexual“, explica o médico.
Ainda assim, vale dizer que, mesmo que a mpox não exija máscaras para todos, o acessório segue útil em muitos contextos, claro. Doenças como gripe, covid-19 e até alguns tipos de meningite se espalham pelo ar. Além disso, se uma pessoa estiver com sintomas respiratórios, usar máscara ajuda a proteger quem está ao redor.
Mas como a mpox é transmitida?
Resumindo, a transmissão ocorre principalmente pelo contato direto pele a pele com lesões, erupções e fluidos corporais (como pus e sangue) de uma pessoa infectada. Lesões na boca também podem transmitir o vírus por meio da saliva.
Nesse contexto, a forma mais fácil de contrair a doença é pelo contato durante relações sexuais. “Mesmo com preservativo, o risco não é totalmente eliminado, porque os machucados da pele podem estar em áreas do corpo além dos genitais”, explica o médico Alexandre Naime, professor de Infectologia na Universidade Estadual Paulista (Unesp).
A contaminação também pode ocorrer pelo contato com objetos recentemente contaminados. “Por isso, em caso de sintomas, é importante que o paciente se isole e que as pessoas que moram na mesma casa evitem compartilhamento de lençóis, talhares, etc.”, destaca Costa.
Nesses contextos, o uso de álcool também é um grande aliado.
Uma pessoa pode transmitir o vírus desde o início dos sintomas até que todas as lesões cicatrizem completamente e uma nova camada de pele se forme.
Doença pode ser transmitida aos animais?
Pessoas que têm cachorros ou gato, caso adoeçam, também devem ficar afastadas dos seus animais. É que, sim, existem casos relatados no mundo de pessoas que passaram a doença para os seus pets. Portanto, Costa explica que ela é uma antropozoonose; um tipo de doença que pode ser passada do animal para o homem e do homem para o animal.
Entre os cuidados para evitar a contaminação dos bichinhos, estão:
- Higienização frequente das mãos do tutor com água e sabonete;
- Não deixar o cachorro ou gato entrar em contato com a roupa de cama (não dormir junto);
- Evitar que os pets tenham contato com as crostas que podem estar no ambiente;
- Não abraçar, beijar ou receber lambidas do pet nesse período de isolamento;
- Manter o ambiente sempre limpo;
- Não mandar o animalzinho para tomar banho no petshop enquanto houver alguém doente em casa para evitar a transmissão do vírus para outros animais;
- Em caso de suspeita de contaminação do animal, avisar as autoridades de saúde e o médico veterinário para que os cuidados sejam tomados.
Quais são os sintomas de mpox?
A infecção geralmente tem uma evolução benigna, envolvendo sintomas como febre, dor de cabeça, mal-estar e dores no corpo.
Segundo a Organização Mundial da Saúde (OMS), os sinais geralmente surgem uma semana após o contato com o vírus, mas podem aparecer de um a 21 dias depois. Em geral, eles duram de duas a quatro semanas, podendo se prolongar em pessoas com a imunidade baixa.
“O início dos sintomas geralmente inclui febre, mal-estar e aumento dos gânglios linfáticos (caroços doloridos no pescoço, axilas ou virilha)”, explicou para reportagem anterior a infectologista Cristhieni Rodrigues, do Hospital Santa Paula, da Rede Américas.
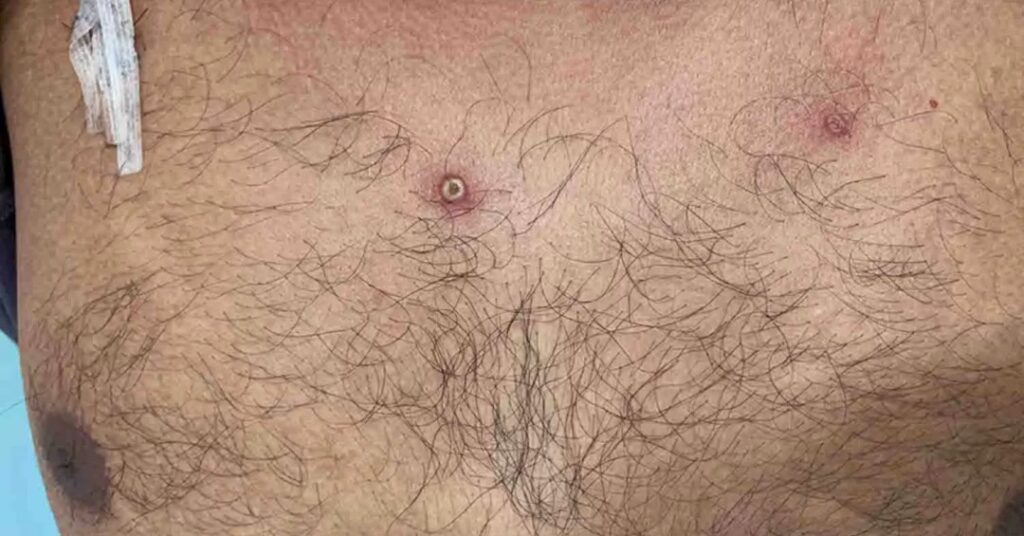
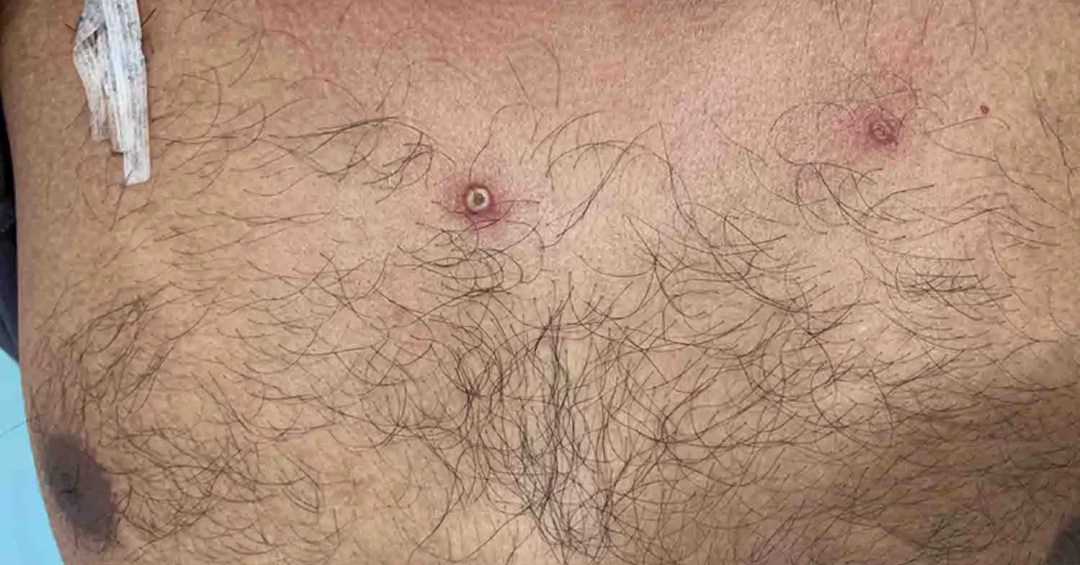
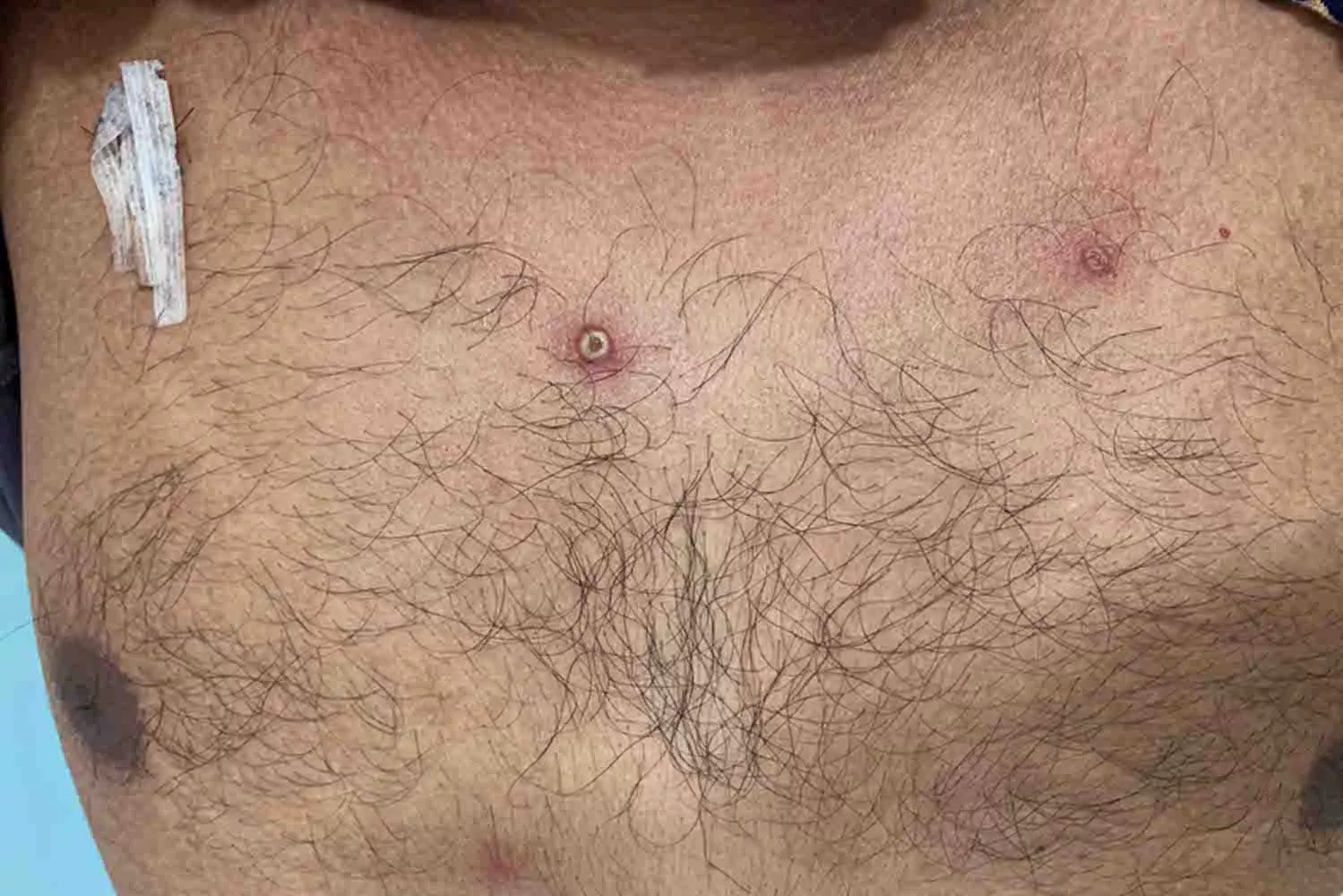
De um a cinco dias após a febre, surge a erupção na pele ou nas mucosas, que pode causar bolhas que se parecem com catapora ou herpes.
Esses sinais costumam aparecer primeiro no rosto e podem se espalhar pelo corpo, atingindo inclusive palmas das mãos e solas dos pés. Também aparecem em outras áreas de contato direto com o vírus, como boca, genitais e ânus. Daí em diante, as lesões passam por diferentes estágios, explica a médica:
Os machucados se iniciam como manchas planas (máculas), transformam-se em pápulas (caroços duros e elevados, que lembram espinhas), depois em vesículas (bolhas com líquido dentro, como as de catapora ou queimaduras), que evoluem para pústulas (vesículas cheias de pus) e, por fim, formam crostas (as cascas de cicatrização) que caem.
Mas, apesar dos padrões, não há regras claras. Algumas pessoas podem ter uma ou poucas lesões de pele, enquanto outras podem ter centenas ou mais. Além disso, ainda é possível ser infectado sem desenvolver quaisquer sintomas.
+Leia também: Aprenda a identificar as lesões do mpox e o que fazer se notar sintomas
Como é feito o diagnóstico?
Para o diagnóstico, o médico deve correlacionar características como o aspecto das lesões, sintomas associados e o histórico de exposição do paciente.
Isso é importante, haja vista que a mpox pode se parecer com uma série de outras condições: catapora, sarampo, infecções bacterianas da pele, sarna, herpes, sífilis, além de infecções sexualmente transmissíveis e até reações alérgicas.
O teste laboratorial também é necessário. O exame ideal, segundo a OMS, é a detecção do DNA do vírus por meio da chamada reação em cadeia da polimerase (PCR).
Sempre que possível, a amostra é coletada diretamente das lesões da pele, onde há maior concentração viral. Na ausência delas, também dá para realizar a coleta com swabs na garganta ou na região anal, a depender da avaliação clínica.
O que fazer em caso de sintomas?
“Se alguém perceber que estão aparecendo bolhas pelo corpo, visíveis e relativamente grandes, deverá procurar um atendimento de saúde”, reforçou, para a VEJA SAÚDE, Juvencio Furtado, infectologista do Hospital Heliópolis, gerido pelo Einstein.
Confirmado o diagnóstico, a recomendação é permanecer em casa, de preferência em um quarto bem ventilado, lavar as mãos com frequência e cobrir as lesões ao estar perto de outras pessoas. A máscara também é indicada enquanto houver feridas ativas.
Já o tratamento é de suporte: controlar dor e febre, manter boa hidratação, alimentação adequada e atenção redobrada à pele para prevenir infecções bacterianas.
Outra recomendação da OMS é evitar estourar bolhas ou coçar as lesões, já que isso atrasa a cicatrização e pode espalhar o vírus para outras áreas do corpo. Além disso, lembre-se: a transmissão só deixa de ser um risco quando todas as feridas cicatrizam e uma nova camada de pele se forma.
Medidas de prevenção
Existe vacina para mpox e ela está disponível no Sistema Único de Saúde (SUS) para públicos prioritários definidos pelo Ministério da Saúde.
Segundo a pasta, o público-alvo é escolhido conforme o risco epidemiológico e a disponibilidade de doses enviadas aos estados.
O imunizante pode ser usado de duas formas. A primeira é como profilaxia pré-exposição, ou seja, antes do contato com o vírus (em contextos de surto ou alto risco), a outra é pós-exposição, isto é, após contato com alguém infectado.
No segundo caso, idealmente, deve ser aplicada em até quatro dias depois da exposição (podendo ser considerada até 14 dias, se não houver sintomas). No Brasil, a aplicação é indicada para os seguintes grupos:
Pré-exposição (antes do contato com o vírus):
- Pessoas vivendo com HIV/aids — homens cisgêneros, travestis e mulheres transexuais — com 18 anos ou mais e contagem de linfócitos T CD4 abaixo de 200 células nos últimos seis meses.
- Profissionais de laboratório, de 18 a 49 anos, que trabalham diretamente com Orthopoxvírus em ambientes de biossegurança nível 2 (NB-2).
Pós-exposição (após contato de risco):
- Pessoas que tiveram contato direto com fluidos ou secreções corporais de casos suspeitos, prováveis ou confirmados, desde que a exposição seja considerada de médio ou alto risco, conforme critérios da OMS avaliação da vigilância local.
Naime explica que, como a maioria dos casos de mpox evolui de forma benigna, o impacto da imunização é mais significativo em quem pode ter complicações e está mais exposto aos riscos. “O maior benefício da vacina está justamente entre pessoas com imunidade comprometida“, diz.
Além disso, o médico destaca que a fábrica que produz o imunizante não tem uma capacidade de produção para o planeta inteiro. “O estoque é insuficiente. Por isso, ela tem um público muito especial“, acrescenta.
Se houver infecção confirmada, é importante tomar algumas medidas para evitar contaminar outras pessoas. As principais são:
- Lavar as mãos com frequência ou usar álcool em gel
- Cobrir as lesões e usar máscara ao estar perto de outras pessoas
- Manter as lesões limpas e secas
- Desinfetar superfícies de uso comum
- Ficar em casa, de preferência em um quarto bem ventilado
A OMS também reforça que o uso de preservativo reduz o risco, mas não elimina completamente. Por isso, recomenda-se evitar novos parceiros durante períodos de maior transmissão. Após a recuperação, o uso de preservativo é indicado por até 12 semanas (3 meses) como precaução adicional.
Mpox: tudo o que você precisa saber
Fonte.:Saúde Abril